Recibe este nombre la técnica quirúrgica empleada para la extirpación de una glándula submaxilar,
con el fin de eliminar diversas enfermedades, tanto benignas (litiasis o cálculos, inflamaciones
crónicas, degeneraciones, etc.), como malignas.
Las glándulas submaxilares son dos y forman parte de las llamadas glándulas salivares mayores,
encargadas de segregar saliva. Se encuentra situadas en la parte superior del cuello, debajo del suelo
de la boca. Su conducto de drenaje se dirige hacia arriba, atravesando los músculos del suelo de la
boca, y desemboca, en ella, por debajo de la lengua. Su extirpación se realiza bajo anestesia general.
Tras la intervención, se suele dejar un drenaje 24-48 horas, que suele ser la duración de la estancia
en el hospital y, a la semana, se retiran los puntos de sutura.
Eliminación de las enfermedades de la glándula que dieron lugar a la intervención.
Generalmente, las enfermedades agudas de la glándula submaxilar pueden ser tratadas mediante procedimientos médicos. Por el contrario, cuando ha transcurrido un cierto tiempo y la enfermedad se ha convertido en crónica, una vez ha fracasado el tratamiento médico, o si se trata de un tumor maligno o sospecha del mismo, es necesaria la extirpación quirúrgica.
Las complicaciones derivadas del acto quirúrgico se deben, generalmente, a la lesión de algunas de las
estructuras que se encuentran junto a la glándula, bien porque están afectadas por la enfermedad –en
el caso de los tumores– o por la necesaria manipulación quirúrgica de los tejidos vecinos.
Así, puede aparecer una parálisis de la mitad de la lengua en el mismo lado, alteraciones del gusto y
de la sensibilidad de la lengua e, incluso, parálisis de la comisura de los labios y desviación de la
boca.
Cabe la posibilidad de que aparezca el llamado «hematoma sofocante del cuello», que provocaría la
aparición de dificultades respiratorias que pudieran exigir una traqueotomía.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él
realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras,
generalmente leves, en las proximidades de la zona a intervenir o en la placa –el polo negativocolocado
en el muslo o la espalda del paciente.
La cicatriz resultante puede ser inestética o dolorosa e, incluso, cabe la posibilidad de que, en el
sitio en el que antes se encontraba la glándula, pueda apreciarse una pequeña depresión. Puede aparecer una hemorragia, infecciones de la herida quirúrgica, o fistulas de saliva –salida de
saliva– en la zona quirúrgica, que son bastante raras.
Además de todo ello, las complicaciones propias de toda intervención quirúrgica y las relacionadas
con la anestesia general. El riesgo vital es poco frecuente, aunque puede producirse en todo acto
médico que incluye anestesia: se ha descrito un caso de muerte cada 15.000 intervenciones con este
tipo de anestesia.
En general, el riesgo quirúrgico aumenta en relación con la edad, el número y la gravedad de las
enfermedades padecidas.
La cirugía endoscópica nasosinusal es una técnica quirúrgica que tiene como finalidad el
tratamiento de diferentes procesos en las fosas nasales y en los senos paranasales, mediante la
utilización de endoscopios, consiguiendo una excelente iluminación, un mejor control visual y un
tratamiento más preciso de las lesiones nasosinusales.
La intervención se suele realizar bajo anestesia general o, eventualmente, bajo anestesia local con el
soporte, en este último caso, de la sedación y analgesia del paciente; la elección de la técnica
anestésica debe ceñirse a criterios que debe valorar el cirujano, pero que básicamente dependen de
la extensión lesional, magnitud de la maniobra quirúrgica, y estado general del paciente.
La intervención quirúrgica se realiza a través de los orificios de las fosas nasales por lo que no suele
quedar ninguna cicatriz externa. En algún tipo de sinusitis puede ser necesario complementar el este
acceso, realizando una incisión entre el labio y la encía superior, o bien con una pequeña incisión
por debajo de la ceja.
En el acto quirúrgico se pretende la extirpación de las lesiones y las estructuras afectas, respetando
al máximo la mucosa que tapiza las cavidades ya mencionadas, e intentando conservar la
funcionalidad, tanto de las fosas nasales, como de los senos paranasales.
Tras la intervención, se coloca un taponamiento nasal durante un tiempo variable, que raramente
excede las 48h. Incluso a través del taponamiento, suele drenar, a través de la nariz, un líquido
sanguinolento, que se considera normal.
En ocasiones, incluso a través del taponamiento nasal, puede aparecer una hemorragia. En raras
ocasiones se puede deslizar el taponamiento, por la parte posterior de la fosa nasal, hacia la cavidad
oral, provocando una sensación de molestia y náuseas, que se solucionan retirándolo y colocando
otro, si ello fuera preciso.
Después de la intervención, puede aparecer dolor en la fosa nasal, con irradiación a la región facial
y craneal. También pueden aparecer vómitos sanguinolentos con coágulos que, durante las primeras
horas, se consideran normales. Estos coágulos son la manifestación de la sangre deglutida y no
precisan tratamiento. La sensación de taponamiento puede persistir por espacio de unos días tras la
retirada del taponamiento a causa de la inflamación secundaria a la cirugía.
En el postoperatorio es muy importante la realización de lavados de ambas fosas nasales mediante
suero fisiológico, para la eliminación de costras que pueden dificultar la respiración nasal.
En caso de presentarse hemorragia por la nariz o por la boca, al cabo de unos días de practicada la
cirugía, el paciente deberá acudir al hospital para una nueva valoración y tratamiento.
Mejoría de los síntomas producidos por la enfermedad de los senos, tales como la obstrucción nasal, disminución de la capacidad olfativa del paciente, la mucosidad, el dolor, la sensación de peso craneofacial, la sensación de sequedad faríngea, etc…
La cirugía endoscópica tiene como objetivo la extirpación de las lesiones de los senos y la
normalización del drenaje de los mecnionados senos hacia la fosa nasal, mejorando el
funcionamiento de los mismos. A pesar de ello, pueden persistir, tras la intervención, síntomas tales
como un cierto grado de mucosidad, estornudos, etc. Por otra parte, existe la posibilidad de una
nueva infección, que puede requerir diferentes tratamientos complementarios.
No se conocen otros métodos de eficacia demostrada, cuando el tratamiento médico ya no es efectivo.
En ocasiones, como ya hemos señalado, incluso a través del taponamiento nasal, puede aparecer
una hemorragia nasal. En ese caso, deberá efectuarse una revisión de la cavidad quirúrgica para
localizar y controlar el punto sangrante, colocando un nuevo taponamiento si fuera preciso. Todo
ello podría exigir la sumisión del paciente a una nueva anestesia general e, incluso, si la hemorragia
ha sido importante, puede ser necesaria una transfusión sanguínea.
Excepcionalmente, puede producirse una hemorragia por afectación de algún vaso que drena la
sangre hacia el interior de la órbita del ojo. Ello produciría un aumento de la presión en el interior
de la misma y la aparición de graves consecuencias para el propio ojo, por lo que, dicha complicación, requiere una intervención quirúrgica urgente para descomprimir el ojo y evitar la ceguera. Esta manobra quirúrgica se puede realizar a través de la nariz pero, en algunas ocasiones, debe realizarse a través de una incisión realizada en la piel del ángulo interno del ojo.
Hay ocasiones en las que, en el cuerso de la intervención quirúrgica, pueda afectarse la musculatura
ocular. Ello puede producir una sensación de visión doble, temporal o permanente.
Por otra parte, si se lesiona el nervio óptico, puede aparecer una ceguera del ojo afectado que se
manifestaría, ya, en el postoperatorio inmediato.
Si durante la intervención es necesario penetrar en la órbita pueden producirse infecciones del
contenido orbitario que deberán ser tratadas con antibióticos. Pueden aparecer fístulas o fugas del líquido que circunda al cerebro dentro de la cavidad craneal (líquido cefalorraquídeo) hacia el interior de la fosa nasal; ello se debe a la presencia de una comunicación entre la cavidad craneal y la fosa nasal creada por el mismo tumor o producida durante su extirpación. Su reparación es quirúrgica y se realiza preferentemente desde el interior de la fosa nasal bajo control endoscópico. El material que se utiliza para cerrarla puede obtenerse de diversas partes del cuerpo, como por ejemplo cartílago del tabique, cartílago del pabellón auricular, grasa abdominal, etc. También puede producirse la infección de la cavidad quirúrgica y de los senos paranasales. Esta infección podría, incluso, extenderse a la cavidad craneal u orbitaria. Habitualmente estas infecciones evolucionan bien mediante la administración de un antibiótico, pero en el caso que se produzca un absceso, se realizará un drenaje quirúrgico.
En la fosa nasal pueden aparecer perforaciones del tabique, sinequias, es decir cicatrices anómalas
entre las paredes de las fosas nasales, pérdida parcial o total del olfato, sensación de sequedad,
formación de costras y mucosidades espesas, que precisarán de lavados nasales y curas tópicas.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención
quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el
máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas
realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo
anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la
gravedad de las mismas.
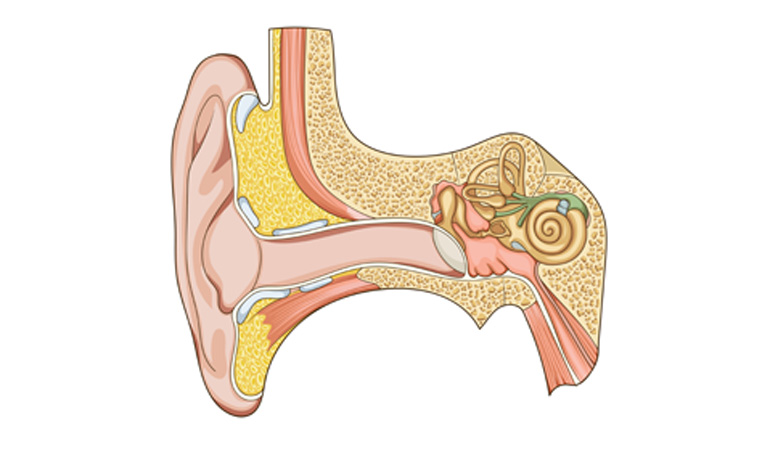
El tratamiento del síndrome vertiginoso originado en el oído es fundamentalmente médico -es decir, con medicamentos- pero, cuando se ha llevado a cabo durante un tiempo prudencial y no se ha conseguido la mejoría perseguida, es necesario plantear otros tratamientos. Uno de ellos es la laberintectomía química, mediante la inyección de gentamicina a través del tímpano. En general, mediante este procedimiento se admite una mejoría en las crisis de vértigo en el 90% de los casos.
El procedimiento se realiza bajo anestesia local. Se administra una dosis de gentamicina a través de una pequeña incisión en la superficie del tímpano o de un microtubo colocado en el tímpano, a tal efecto.
A continuación es preciso mantener reposo en posición lateral durante una hora. Esta dosis puede repetirse, en dependencia de criterios distintos, tiempo después.
Mejoría del síndrome vertiginoso.
El tratamiento médico y otros tipos de laberintectomía, así como la llamada neurectomía vestibular.
Tras la administración suele producirse una cierta sensación de mareo o inestabilidad, que no suele ser demasiado intensa y que se puede prolongar durante unas horas. En ocasiones, puede desencadenarse una crisis de vértigo giratorio que puede ser más intensa y durar más tiempo, en cuyo caso se precisa la administración de medicaciones denominadas, genéricamente, sedantes vestibulares.
No se ha demostrado que este tratamiento modifique el acúfeno -ruido en el oído-. Lo habitual es que, éste, permanezca estable aunque, también, pude empeorar de forma, generalmente, temporal. Además, puede producirse una hipoacusia –sordera- de intensidad variable e, incluso, la pérdida total de la audición para ese oído.
El tratamiento del síndrome vertiginoso originado en el oído es fundamentalmente médico -es decir, con medicamentos- pero, cuando se ha llevado a cabo durante un tiempo prudencial y no se ha conseguido la mejoría perseguida, es necesario plantear otros tratamientos. Uno de ellos es la laberintectomía química, mediante la inyección de gentamicina a través del tímpano. En general, mediante este procedimiento se admite una mejoría en las crisis de vértigo en el 90% de los casos.
El procedimiento se realiza bajo anestesia local. Se administra una dosis de gentamicina a través de una pequeña incisión en la superficie del tímpano o de un microtubo colocado en el tímpano, a tal efecto.
A continuación es preciso mantener reposo en posición lateral durante una hora. Esta dosis puede repetirse, en dependencia de criterios distintos, tiempo después.
Mejoría del síndrome vertiginoso.
El tratamiento médico y otros tipos de laberintectomía, así como la llamada neurectomía vestibular.
Tras la administración suele producirse una cierta sensación de mareo o inestabilidad, que no suele ser demasiado intensa y que se puede prolongar durante unas horas. En ocasiones, puede desencadenarse una crisis de vértigo giratorio que puede ser más intensa y durar más tiempo, en cuyo caso se precisa la administración de medicaciones denominadas, genéricamente, sedantes vestibulares.
No se ha demostrado que este tratamiento modifique el acúfeno -ruido en el oído-. Lo habitual es que, éste, permanezca estable aunque, también, pude empeorar de forma, generalmente, temporal. Además, puede producirse una hipoacusia –sordera- de intensidad variable e, incluso, la pérdida total de la audición para ese oído.

La llamada roncopatía crónica –el ronquido– y la apnea obstructiva del sueño –situación en la que los movimientos respiratorios quedan temporalmente detenidos– se deben, entre otros motivos, a alteraciones variables en el tamaño y la forma de muy diferentes zonas de la nariz y de la garganta.
Para su corrección se utilizan diferentes técnicas en cuya elección será ayudado por su especialista, quien valorará los aspectos singulares de su caso concreto.
En los casos en los que estos síntomas aparecen como consecuencia de peculiaridades a nivel del paladar blando, la úvula o campanilla, las amígdalas y la faringe, esta técnica denominada uvulopalatofaringoplastia modifica el tamaño y la forma de las mencionadas, estructuras, con el propósito de corregir o mejorar la roncopatía o las apneas.
Esta intervención se lleva a cabo mediante anestesia general. Se realiza a través de la boca, mediante técnicas de cirugía convencional, aunque algunos cirujanos prefieren las técnicas de láser o radiofrecuencia, que pretenden el mismo objetivo.
Tras la intervención, aparecen molestias dolorosas en el momento de tragar, que suelen ser intensas e irradiarse hacia los oídos. Estas molestias pueden prolongarse a lo largo de diez o quince días, debiendo, por ello, administrarse calmantes. Dichas molestias pueden dificultar la deglución por lo que puede ser normal la pérdida de una cierta cantidad de peso corporal, mientras dure el dolor.
Durante los primeros días, puede observarse la salida de una pequeña cantidad de los líquidos deglutidos por la nariz. Ello se considera normal y no debe de preocuparle ya que este fenómeno suele ser pasajero. Tras la intervención, puede haber un incremento del ronquido debido a la inflamación del paladar que, asimismo, es pasajero.
Al principio, la alimentación consistirá sólo en alimentos líquidos y, posteriormente, la alimentación será blanda, hasta completarse la cicatrización. Durante los primeros días, puede percibirse mal aliento y puede observarse la existencia de unas placas blancas en el paladar que corresponden a la cicatrización normal del proceso. Puede notarse, durante las primeras horas, que la saliva está ligeramente teñida de sangre o, incluso, aparecer vómitos de sangre oscura, ya digerida, y que están en relación con la sangre deglutida durante la intervención. También puede ser normal el cambio de color de las heces, que aparecen oscuras, en los días inmediatos a la intervención, por el mismo motivo.
Durante las primeras 48-72 horas conviene que duerma con la cabeza elevada unos 30 grados.
La duración del ingreso hospitalario es variable, dependiendo de las molestias, la evolución, etc.
Cabe la posibilidad de que, con posterioridad a este procedimiento quirúrgico, deban de realizarse otros, complementarios del mismo, a otros distintos niveles, tales como la nariz, la laringe, etc.
La intervención se suele realizar bajo anestesia general o, eventualmente, bajo anestesia local con el
soporte, en este último caso, de la sedación y analgesia del paciente; la elección de la técnica
anestésica debe ceñirse a criterios que debe valorar el cirujano, pero que básicamente dependen de
la extensión lesional, magnitud de la maniobra quirúrgica, y estado general del paciente.
La intervención quirúrgica se realiza a través de los orificios de las fosas nasales por lo que no suele
quedar ninguna cicatriz externa. En algún tipo de sinusitis puede ser necesario complementar el este
acceso, realizando una incisión entre el labio y la encía superior, o bien con una pequeña incisión
por debajo de la ceja.
En el acto quirúrgico se pretende la extirpación de las lesiones y las estructuras afectas, respetando
al máximo la mucosa que tapiza las cavidades ya mencionadas, e intentando conservar la
funcionalidad, tanto de las fosas nasales, como de los senos paranasales.
Tras la intervención, se coloca un taponamiento nasal durante un tiempo variable, que raramente
excede las 48h. Incluso a través del taponamiento, suele drenar, a través de la nariz, un líquido
sanguinolento, que se considera normal.
En ocasiones, incluso a través del taponamiento nasal, puede aparecer una hemorragia. En raras
ocasiones se puede deslizar el taponamiento, por la parte posterior de la fosa nasal, hacia la cavidad
oral, provocando una sensación de molestia y náuseas, que se solucionan retirándolo y colocando
otro, si ello fuera preciso.
Después de la intervención, puede aparecer dolor en la fosa nasal, con irradiación a la región facial
y craneal. También pueden aparecer vómitos sanguinolentos con coágulos que, durante las primeras
horas, se consideran normales. Estos coágulos son la manifestación de la sangre deglutida y no
precisan tratamiento. La sensación de taponamiento puede persistir por espacio de unos días tras la
retirada del taponamiento a causa de la inflamación secundaria a la cirugía.
En el postoperatorio es muy importante la realización de lavados de ambas fosas nasales mediante
suero fisiológico, para la eliminación de costras que pueden dificultar la respiración nasal.
En caso de presentarse hemorragia por la nariz o por la boca, al cabo de unos días de practicada la
cirugía, el paciente deberá acudir al hospital para una nueva valoración y tratamiento.
La eliminación del ronquido se consigue en un 80% de los casos correctamente seleccionados, pero estos resultados disminuyen hasta un 60% de los casos, después de un año de la cirugía. En relación a las apneas nocturnas, el porcentaje de buenos resultados se sitúa alrededor del 50% de los casos.
El tratamiento de la roncopatia y/o de las apneas –las paradas respiratorias- durante el sueño debe ser global e individualizado. La indicación de esta cirugía y la asociación con otras medidas, depende de un estudio completo de cada caso.
La cirugía puede ser el único tratamiento propuesto para resolver este problema o formar parte de una estrategia terapéutica combinada con otros procedimientos. En muchos casos, la pérdida de peso, la disminución en el consumo de alcohol y/o de tabaco y la disminución de determinados fármacos mejora, tanto la roncopatía, como la apnea del sueño.
Por otra parte, la llamada nCPAP es una mascarilla de ventilación a presión positiva que debe de utilizarse durante toda la noche y que elimina, tanto el ronquido, como la apnea. Existen además otros procedimientos, como las prótesis de avance mandibular, otros tipos de cirugía y tratamientos médicos, o incluso posturales, que su médico le explicará.
La complicación más común es la hemorragia postoperatoria que aparece en un 2% de los casos. Lo habitual es que, si acontece, lo haga de forma inmediata, aunque excepcionalmente puede aparecer durante la primera semana tras la intervención. Pocas veces requiere una nueva intervención quirúrgica y, excepcionalmente, una transfusión de sangre.
Ya hemos señalado que, en un 25 % de casos, puede producirse, de manera transitoria, un cierto grado de reflujo de los líquidos deglutidos a través de la nariz. Excepcionalmente, este fenómeno puede producirse de forma permanente.
En un 10% de los casos, y también de forma transitoria, pueden producirse cambios en la tonalidad de la voz como, por ejemplo, una voz más nasal o más profunda, o dificultades en la pronunciación de ciertas letras, como por ejemplo la “g”, entre otras.
Es frecuente la aparición, en el postoperatorio, de las denominadas parestesias faríngeas o sensaciones de cuerpo extraño en la garganta, tales como sensación de moco pegado o sequedad de garganta que suelen evolucionar hacia su desaparición con el tiempo. De la misma manera, pueden aparecer alteraciones del gusto, que también desaparecen un tiempo después. En algunos casos, puede aparecer una tortícolis, generalmente pasajera, y tos persistente, a lo largo de unos días.
La aparición de una estrechez en la llamada rinofaringe -la zona de detrás de la nariz- con dificultad respiratoria nasal o imposibilidad de sonarse, es excepcional.
Las pequeñas lesiones de los dientes o de los labios provocadas por el instrumental utilizado son poco frecuentes.
La infección local y la dificultad respiratoria, debidas a la inflamación postoperatoria son, asimismo, excepcionales.
Muy raramente y únicamente en pacientes de riesgo, tales como pacientes afectos de obesidad mórbida y con un elevado número de apneas, puede precisarse una traqueotomía temporal durante el periodo postoperatorio.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general. Si es que se ha verificado: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
Llamamos adenoidectomía a la técnica quirúrgica que tiene como finalidad la extirpación del tejido adenoideo -es decir, las vegetaciones- que ocupa la rinofaringe, área situada tras el paladar, en la parte posterior de las fosas nasales.
El tejido adenoideo se encuentra, en esta zona, en cantidad variable, durante la infancia y tiende a disminuir con el crecimiento, pudiendo desaparecer tras la adolescencia. La persistencia del tejido adenoideo en la edad adulta es infrecuente, aunque posible.
Cuando este tejido se desarrolla en exceso, es decir en los casos de hipertrofia, da lugar a una ocupación de la rinofaringe, originando problemas tales como la obstrucción nasal, síndrome de apnea del sueño, infecciones repetidas -las llamadas adenoiditis- y otras complicaciones debidas a su excesivo tamaño o a su infección, por ejemplo las infecciones del oído medio, el derrame crónico de moco en el oído medio, diversos problemas en las vías respiratorias bajas, tales como bronquitis, asma, etc.
Es una de las intervenciones más frecuentemente realizadas en los niños.
La intervención se efectúa a través de la boca, bajo anestesia general o local, y consiste en legrar, es decir raspar, con un instrumento especial llamado adenotomo, las vegetaciones adenoideas.
Tras la intervención, queda una superficie sangrante que tiende a coagularse espontáneamente, en un breve espacio de tiempo si la capacidad de coagulación de la sangre es normal. A este respecto, la frecuencia de la hemorragia aumenta con la administración de aspirina o derivados del ácido acetil salicílico y el ibuprofeno, en los 10 días previos y posteriores a la intervención. Es frecuente que inmediatamente después de la intervención quirúrgica, pueda aparecer, por la nariz o la boca, una pequeña cantidad de sangre tiñendo la saliva o el moco, por lo que es aconsejable sonarse la nariz, sin violencia, para expulsar dichas secreciones que, incluso, pueden contener pequeños coágulos de sangre. También pueden aparecer vómitos de color oscuro que, durante las primeras horas tras la intervención, se consideran normales y que están en relación con la pequeña cantidad de sangre deglutida durante la operación, por lo que no precisan tratamiento.
Después de la intervención suele existir un pequeño dolor de garganta y de oídos, durante la deglución, que se puede disminuir con calmantes. Debe mantenerse reposo relativo en el domicilio durante 1 ó 2 días. La dieta será blanda durante los dos primeros días, evitando los alimentos excesivamente calientes o fríos, picantes o ácidos.
Mejoría de la ventilación nasal, menor incidencia de infecciones tales como rinitis, faringitis, amigdalitis, laringitis, traqueítis, bronquitis y otitis, y la disminución o desaparición de los ronquidos y la apnea.
No se conocen otros métodos de contrastada eficacia.
Las vegetaciones pueden reproducirse ya que, al no tener un límite preciso, su extirpación nunca es completa y los mínimos restos que quedan, pueden crecer de nuevo produciendo las mismas molestias. De igual forma, y aunque la operación haya sido totalmente correcta, es posible que no desaparezcan las molestias, por existir otras causas que puedan mantenerlas.
En caso de aparecer una hemorragia persistente o repetidos vómitos de sangre, hay que efectuar un tratamiento adecuado de la situación, que suele consistir en la compresión de la zona intervenida mediante un taponamiento, llamado posterior porque se coloca en la parte posterior de las fosas nasales. Para ello es necesaria la una anestesia general durante la cual, se revisa el lecho quirúrgico.
Si la hemorragia fuera muy intensa o no se tratara con corrección, podría aparecer una anemia e incluso un «shock» llamado hipovolémico, por la pérdida del volumen de sangre. Cabe, incluso, la posibilidad de que, accidentalmente, pueda pasar la sangre que procede de la herida operatoria, o una porción de las vegetaciones extirpadas, hacia las vías respiratorias. A esta posibilidad se la conoce como hemoaspiración o aspiración de las adenoides y puede llegar a obstruir las vías aéreas,
produciendo, incluso, una parada cardiorrespiratoria.
No es frecuente que esta herida se infecte, pero podría aparecer una pequeña infección.
Además, hay que considerar, entre las complicaciones, la posibilidad de que se produzca una edentación –pérdida de alguna pieza dental– accidental, la fisura del paladar blando, la aparición de una voz nasalizada, que llamamos rinolalia, trastornos de olfacción, y la insuficiencia del velo del paladar para ocluir las fosas nasales en su parte posterior, durante la deglución.
En algunos casos, puede aparecer una tortícolis, generalmente pasajera, y tos persistente, a lo largo de unos días.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
Ya hemos señalado que, en un 25 % de casos, puede producirse, de manera transitoria, un cierto grado de reflujo de los líquidos deglutidos a través de la nariz. Excepcionalmente, este fenómeno puede producirse de forma permanente.
En un 10% de los casos, y también de forma transitoria, pueden producirse cambios en la tonalidad de la voz como, por ejemplo, una voz más nasal o más profunda, o dificultades en la pronunciación de ciertas letras, como por ejemplo la “g”, entre otras.
Es frecuente la aparición, en el postoperatorio, de las denominadas parestesias faríngeas o sensaciones de cuerpo extraño en la garganta, tales como sensación de moco pegado o sequedad de garganta que suelen evolucionar hacia su desaparición con el tiempo. De la misma manera, pueden aparecer alteraciones del gusto, que también desaparecen un tiempo después. En algunos casos, puede aparecer una tortícolis, generalmente pasajera, y tos persistente, a lo largo de unos días.
La aparición de una estrechez en la llamada rinofaringe -la zona de detrás de la nariz- con dificultad respiratoria nasal o imposibilidad de sonarse, es excepcional.
Las pequeñas lesiones de los dientes o de los labios provocadas por el instrumental utilizado son poco frecuentes.
La infección local y la dificultad respiratoria, debidas a la inflamación postoperatoria son, asimismo, excepcionales.
Muy raramente y únicamente en pacientes de riesgo, tales como pacientes afectos de obesidad mórbida y con un elevado número de apneas, puede precisarse una traqueotomía temporal durante el periodo postoperatorio.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general. Si es que se ha verificado: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.

La traqueotomía es una técnica quirúrgica que consiste en la apertura de la tráquea a nivel del cuello, con objeto de establecer una comunicación, un orificio, entre ésta y el exterior, con diferentes objetivos, tales como mantener una intubación prolongada, resolver una obstrucción de las vías respiratorias altas permitiendo la respiración a través de dicha comunicación, tratar una infección, etc.
La intervención se puede efectuar con anestesia general o local, en dependencia de varios factores.
Se puede efectuar de forma urgente, en situaciones que pongan en peligro la vida del paciente, o de forma programada.
Después de la intervención se coloca un tubo, en el orificio practicado, llamado cánula traqueal. A través de dicho tubo se respira y se expulsan las secreciones. Es muy importante mantenerlo limpio para que no se obstruya. Por ello, es imprescindible aspirar las secreciones y humedecerlo para que éstas no se sequen en su interior. Esta cánula deberá ser empleada durante días o semanas. En algunos casos, la cánula debe llevarse de forma definitiva.
Es conveniente que el paciente se levante y camine lo antes posible, lo que mejora la ventilación, facilita la expulsión de secreciones, y evita la aparición de complicaciones graves, como neumonías. En el inmediato postoperatorio, es frecuente que aparezca tos, que durará unas horas o, incluso, días.
La cicatrización se prolonga durante 8 y 10 días, siempre y cuando no surjan complicaciones. Esta cicatriz puede ser más o menos evidente, en función de las características de cicatrización de cada persona.
Desaparición o mejoría de la dificultad respiratoria, facilidad de expulsión de las secreciones y protección de las estructuras traqueales sometidas a intubación permanente.
No se conocen otros métodos de contrastada eficacia.
Los riesgos de la traqueotomía están determinados, fundamentalmente, por la proximidad de estructuras vecinas muy vascularizadas, a través de las cuales es necesario realizar la comunicación de la tráquea con el exterior, tales como la glándula tiroides, las venas yugulares anteriores, etc. Por ello, es posible que aparezca una hemorragia que puede resultar muy importante e, incluso, vital.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras, generalmente leves, en las proximidades de la zona a intervenir o en la placa –el polo negativocolocado en el muslo o la espalda del paciente.
En caso de que existan tumores u otras patologías, los riesgos pueden ser aún mayores. Por otra parte, la comunicación del aparato respiratorio con el exterior puede favorecer la aparición de una neumonía –infección del aparato respiratorio inferior–.
Es posible que aparezca una infección de las partes blandas del cuello, un enfisema subcutáneo, un neumomediastino o un neumotórax –pequeñas burbujas de aire en el cuello o en el tórax–.
Cabe la posibilidad de la lesión de los llamados nervios recurrentes o de las cuerdas vocales, lo que podría justificar una disfonía –ronquera– y una pequeña disnea –sensación de dificultad respiratoria-, tras la retirada de la cánula y la normalización de la vía aérea.
Puede aparecer una herida del esófago –tubo de la deglución–, la aparición de una fístula traqueoesofágica –comunicación anormal entre el aparato respiratorio y el digestivo–, y una disfagia – dificultad de deglución–.
Es posible que se produzca la obstrucción canular por secreciones, la llamada traqueobronquitisseca –inflamación de la tráquea y bronquios por la excesiva sequedad del aire respirado–, la traqueomalacia –reblandecimiento de las paredes traqueales– y la necrosis traqueal –destrucción de la tráquea–.
Es posible que, por diferentes circunstancias, o por la propia evolución de la enfermedad que dio lugar a la traqueotomía, la cánula no pueda ser retirada.
Por otra parte, tras la retirada de la cánula pueden aparecer cicatrices antiestéticas y el orificio traqueal puede resultar irregular por lo que, al tacto, pueden percibirse espolones traqueales; es posible, también, que aparezca una estenosis traqueal postdecanulación –estrechez de la tráquea tras la retirada de la cánula–.
Puede aparecer una depresión u otros trastornos del comportamiento.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
No se ha demostrado que este tratamiento modifique el acúfeno -ruido en el oído-. Lo habitual es que, éste, permanezca estable aunque, también, pude empeorar de forma, generalmente, temporal. Además, puede producirse una hipoacusia –sordera- de intensidad variable e, incluso, la pérdida total de la audición para ese oído.
Se denomina turbinoplastia a la técnica quirúrgica que tiene como finalidad la disminución del tamaño del cornete inferior; dicha técnica se realiza en los casos en los que el cornete es el responsable de una obstrucción nasal.
Se denomina turbinectomía a la extirpación total o parcial del cornete inferior, con la finalidad de mejorar la permeabilidad nasal.
BENEFICIOS ESPERABLES: Mejoría en la permeabilidad nasal y desaparición de los síntomas producidos por la dificultad respiratoria nasal.
PROCEDIMIENTOS ALTERNATIVOS: No se conocen otros métodos de eficacia contrastada para el tratamiento de la hipertrofia de los cornetes, cuando el tratamiento médico ya no es efectivo.
Ambas intervenciones se realizan a través de los orificios nasales, endonasalmente, por lo que no dejan cicatrices externas.
La intervención de turbinoplastia se puede realizar bajo anestesia local o bajo anestesia general y se pueden emplear diversos métodos tales como: la utilización del láser, de la radiofrecuencia o la resección submucosa simple, etc..
La turbinectomía es preferible realizarla bajo anestesia general, considerando lo sangrante del proceso.
Por lo general la turbinoplastia con láser o radiofrecuencia no precisa un taponamiento nasal posterior a la maniobra; no obstante según el criterio del cirujano y la magnitud y localización de trabajo sobre el cornete puede ser necesaria su colocación durante un corto espacio de tiempo.
En la turbinectomía y turbinoplastia con resección submucosa simple debe realizarse un taponamiento nasal, que se mantendrá durante un tiempo variable. El taponamiento ocasionará molestias, tales como dolor o pesadez de cabeza, sensación de taponamiento de oídos, molestias al masticar y sequedad de garganta. Estas molestias se atenúan con tratamiento sintomático. Los taponamientos prolongados, superiores a las 48 h puede precisar antibioticoterapia oral para evitar infecciones nasosinusales.
En ocasiones, y a criterio del cirujano, puede resultar necesaria la colocación de una o varias láminas de material sintético abrazando el septo nasal, sujetas mediante una sutura, durante unos días. Estas láminas deben de retirarse tras un lapso de tiempo que raramente supera las tres semanas. Pretenden evitar la presencia de sinequias o cicatrices entre las paredes de las fosas nasales.
En caso de aparecer una hemorragia en el postoperatorio, ante todo hay revisar el taponamiento nasal previamente colocado. A veces, requiere sustituirlo por otro que garantice algo más de presión. Excepcionalmente puede requerir la revisión de la zona quirúrgica bajo anestesia general.
En raras ocasiones, se puede desplazar hacia atrás el taponamiento, por la parte posterior de la fosa nasal, hacia la orofaringe, provocando una sensación de molestias y náuseas, que se solucionan retirando el taponamiento y colocando otro, si es preciso. El mencionado taponamiento justifica que el paciente respire a través de la boca, por lo que pueden aparecer diversas molestias de escasa entidad, en la garganta.
Después de la intervención, suele presentarse dolor moderado en la fosa nasal, que se puede irradiar a la cara y a la cabeza. También pueden aparecer vómitos sanguinolentos con coágulos que durante las primeras horas, se consideran normales. Estos coágulos son la manifestación de la sangre deglutida y no precisan tratamiento, deben desaparecer tras las primeras 24-48 h de postoperatorio.
Durante un periodo de tiempo variable, que puede prolongarse durante varias semanas, el paciente puede referir la formación de costras nasales, que debe de ir minimizando mediante lavados nasales repetidos.
En dependencia de la causa de la hipertrofia del cornete, unos años después de la intervención, éste puede volver a aumentar de tamaño, lo que requeriría el tratamiento que su médico considerara oportuno en ese momento.
En caso de NO EFECTUARSE ESTA INTERVENCIÓN cuando está indicada, el paciente continuará con insuficiencia respiratoria nasal, de forma permanente.
RIESGOS ESPECÍFICOS MÁS FRECUENTES DE ESTE PROCEDIMIENTO: Una de las complicaciones más frecuentes es la hemorragia, que se resuelve con el taponamiento nasal, pero que puede aparecer a pesar del mismo. Ello exigiría la revisión de la cavidad operatoria y, en ocasiones, el cambio del taponamiento.
Puede aparecer una infección de la cavidad operatoria o de las cavidades que rodean la fosa nasal, tales como los senos. Aparecerá entonces una rinosinusitis.
En ocasiones, puede permanecer como secuela, cefaleas de intensidad y localización variables.
Pueden formarse sinequias –bridas entre las paredes laterales de la fosa nasal y el septo nasal–, que pueden requerir su sección en un segundo tiempo operatorio.
Es posible que persista la insuficiencia respiratoria nasal o que pueda aparecer cierta sequedad nasal, eventualmente puede generarse la formación de costras, durante un periodo de tiempo relativamente largo e incluso de manera permanente. Pueden aparecer también, trastornos deficitarios de la olfacción. Todo ello precisará lavados nasales y la administración de pomadas vaselinadas para mejorar los síntomas de sequedad nasal.
Ocasionalmente, durante el acto quirúrgico, el cirujano puede utilizar el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras, generalmente leves en las proximidades de la zona a intervenir. En el caso de la cirugía láser pueden producirse quemaduras en las proximidades de la zona a intervenir.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
La timpanoplastia se realiza para tratar el origen y/o las secuelas de las infecciones del oído medio.
Consiste en la limpieza de las cavidades del oído y la reconstrucción, si es posible, de la cadena de huesecillos y de la membrana timpánica.
La intervención, se suele llevar a cabo bajo anestesia general, si bien, en determinados casos puede utilizarse la anestesia local y una sedación más analgesia del paciente. En algunos casos puede llevarse a cabo a ttravés del conducto auditivo. En otros casos, se puede realizar a través de diferentes incisiones: hacia arriba, a partir del conducto auditivo, o, lo que es más frecuente, por detrás de la oreja.
Cabe la posibilidad de que el cirujano tenga que utilizar materiales como Tissucol® -un pegamento biológico-; Spongostan®, Gelfoam®, Gelita®, Gelfilm® o Surgicel® -esponjas sintéticas y reabsorbibles que se utilizan en la coagulación y la estabilización de las diferentes porciones del oído-; y otras sustancias como meninges artificiales, hueso liofilizado u otros materiales sintéticos.
Tras la intervención, se coloca un taponamiento en el conducto y un vendaje en la cabeza. La incisión se cierra, mediante unos puntos de sutura, que se retirarán entre los 5 y los 7 días.
En las primeras horas, tras la intervención, pueden aparecer ligeras molestias en el oído, mareo, sensación de adormecimiento en la cara, por la anestesia local que se ha podido infiltrar, o una pequeña hemorragia que manche el taponamiento del conducto auditivo o el vendaje, de sangre.
El paciente permanecerá en el hospital desde unas horas hasta 5 ó 6 días, dependiendo de su situación postoperatoria. Posteriormente será controlado en las consultas externas del Servicio.
Mejoría de la audición, posibilidad de penetración de agua en el oído y control de las complicaciones de origen infeccioso.
Revisiones periódicas por el especialista para el control de las infecciones. Prevenir la entrada de agua en el oído y tratar de forma precoz los cuadros catarrales. En ausencia de infección, colocación de prótesis auditivas para mejorar la audición.
En general, son poco frecuentes. Cabe la posibilidad de que persista la perforación, que podría, incluso, aumentar de tamaño.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras, generalmente leves, en las proximidades de la zona a intervenir o en la placa –el polo negativocolocado en el muslo o la espalda del paciente.
Es posible, también, que persista, de una manera transitoria o definitiva, un cierto adormecimiento de alguna zona próxima al pabellón auricular.
Cabe, también, la posibilidad de que se agrave la pérdida de la audición y, excepcionalmente, de que se pierda completa e irreversiblemente.
Es posible que reaparezcan las infecciones, aun a pesar de que la perforación timpánica se haya cerrado completamente.
Pueden aparecer acúfenos -ruidos en el oído- que pueden quedar como secuela; vértigos, que tienen una duración variable; disgeusia -alteraciones en la sensación gustativa-; parálisis facial -parálisis del nervio de los músculos de la cara-; infecciones, tanto a nivel del oído, como a nivel cerebral, tales como meningitis o abscesos; y alteraciones estéticas o dolor, a nivel del pabellón auricular.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
En caso de aparecer una hemorragia persistente o repetidos vómitos de sangre, hay que efectuar un tratamiento adecuado de la situación, que suele consistir en la compresión de la zona intervenida mediante un taponamiento, llamado posterior porque se coloca en la parte posterior de las fosas nasales. Para ello es necesaria la una anestesia general durante la cual, se revisa el lecho quirúrgico.
Si la hemorragia fuera muy intensa o no se tratara con corrección, podría aparecer una anemia e incluso un «shock» llamado hipovolémico, por la pérdida del volumen de sangre. Cabe, incluso, la posibilidad de que, accidentalmente, pueda pasar la sangre que procede de la herida operatoria, o una porción de las vegetaciones extirpadas, hacia las vías respiratorias. A esta posibilidad se la conoce como hemoaspiración o aspiración de las adenoides y puede llegar a obstruir las vías aéreas,
produciendo, incluso, una parada cardiorrespiratoria.
No es frecuente que esta herida se infecte, pero podría aparecer una pequeña infección.
Además, hay que considerar, entre las complicaciones, la posibilidad de que se produzca una edentación –pérdida de alguna pieza dental– accidental, la fisura del paladar blando, la aparición de una voz nasalizada, que llamamos rinolalia, trastornos de olfacción, y la insuficiencia del velo del paladar para ocluir las fosas nasales en su parte posterior, durante la deglución.
En algunos casos, puede aparecer una tortícolis, generalmente pasajera, y tos persistente, a lo largo de unos días.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
Ya hemos señalado que, en un 25 % de casos, puede producirse, de manera transitoria, un cierto grado de reflujo de los líquidos deglutidos a través de la nariz. Excepcionalmente, este fenómeno puede producirse de forma permanente.
En un 10% de los casos, y también de forma transitoria, pueden producirse cambios en la tonalidad de la voz como, por ejemplo, una voz más nasal o más profunda, o dificultades en la pronunciación de ciertas letras, como por ejemplo la “g”, entre otras.
Es frecuente la aparición, en el postoperatorio, de las denominadas parestesias faríngeas o sensaciones de cuerpo extraño en la garganta, tales como sensación de moco pegado o sequedad de garganta que suelen evolucionar hacia su desaparición con el tiempo. De la misma manera, pueden aparecer alteraciones del gusto, que también desaparecen un tiempo después. En algunos casos, puede aparecer una tortícolis, generalmente pasajera, y tos persistente, a lo largo de unos días.
La aparición de una estrechez en la llamada rinofaringe -la zona de detrás de la nariz- con dificultad respiratoria nasal o imposibilidad de sonarse, es excepcional.
Las pequeñas lesiones de los dientes o de los labios provocadas por el instrumental utilizado son poco frecuentes.
La infección local y la dificultad respiratoria, debidas a la inflamación postoperatoria son, asimismo, excepcionales.
Muy raramente y únicamente en pacientes de riesgo, tales como pacientes afectos de obesidad mórbida y con un elevado número de apneas, puede precisarse una traqueotomía temporal durante el periodo postoperatorio.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general. Si es que se ha verificado: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
Llamamos sinequias nasales a las adherencias entre ambas paredes de la fosa nasal, la llamada pared lateral y la llamada medial o septal. Su origen puede ser muy diverso: infecciones sufridas con anterioridad, intervenciones quirúrgicas, taponamientos nasales, colocaciones de sondas de alimentación o aspiración, cauterizaciones nasales, etc., entre las más habituales.
En muchos casos pasan desapercibidas pero, en otras ocasiones, pueden producir síntomas, tales como obstrucción nasal o la formación de costras.
Mejoría del síndrome vertiginoso.
Puede solucionarse con métodos muy diversos en función de la magnitud y localización de la lesión como, por ejemplo, su extirpación mediante bisturí convencional, bisturí eléctrico o mediante láser de CO2.
La intervención se puede realizar bajo anestesia local o bajo anestesia general, en función de la magnitud y localización de la lesión.
En ocasiones, y a criterio del cirujano, puede resultar necesaria la colocación de una o varias
láminas de material sintético abrazando el tabique nasal, sujetas mediante una sutura, durante un tiempo variable que, raramente, supera las tres semanas.
Al finalizar la intervención, según el criterio del cirujano, la extensión, y la zona específica tratada, se puede colocar un taponamiento nasal, que se mantendrá durante un tiempo variable que raramente será inferior a los 2 días, ni superior a los 7 días. Este taponamiento nasal ocasionará molestias, tales como dolor o pesadez de cabeza, sensación de taponamiento de oídos, molestias al masticar y sequedad de garganta, entre otras. Estas molestias se atenúan con tratamiento sintomático. Los taponamientos nasales se asocian con antibioticoterapia oral para evitar infecciones de la propia nariz o de los senos.
Durante las primeras horas tras la intervención, incluso a través del taponamiento, suele drenar a través de la nariz un líquido sanguinolento, que se considera normal. En ocasiones, incluso a través del propio taponamiento, puede aparecer una hemorragia nasal. Ello obliga a revisar el taponamiento nasal previamente colocado. A veces requiere sustituirlo por otro que garantice algo más de presión. Excepcionalmente puede requerir la revisión de la zona quirúrgica bajo anestesia general.
En raras ocasiones, el taponamiento se puede desplazar, por la parte posterior de la fosa nasal, hacia la garaganta, provocando una sensación de molestias y náuseas, que se solucionan retirando el taponamiento y colocando otro, si es preciso.
El mencionado taponamiento justifica que el paciente respire a través de la boca, por lo que pueden aparecer diversas molestias de escasa entidad en la garganta.
Después de la intervención, suele existir dolor en la fosa nasal, que se puede irradiar a la cara y a la cabeza. También pueden aparecer vómitos sanguinolentos con coágulos que, durante las primeras horas, se consideran normales. Estos coágulos son la manifestación de la sangre deglutida y no precisan tratamiento. Deben desaparecer tras las primeras 24 h de postoperatorio.
No se ha demostrado que este tratamiento modifique el acúfeno -ruido en el oído-. Lo habitual es que, éste, permanezca estable aunque, también, pude empeorar de forma, generalmente, temporal. Además, puede producirse una hipoacusia –sordera- de intensidad variable e, incluso, la pérdida total de la audición para ese oído.

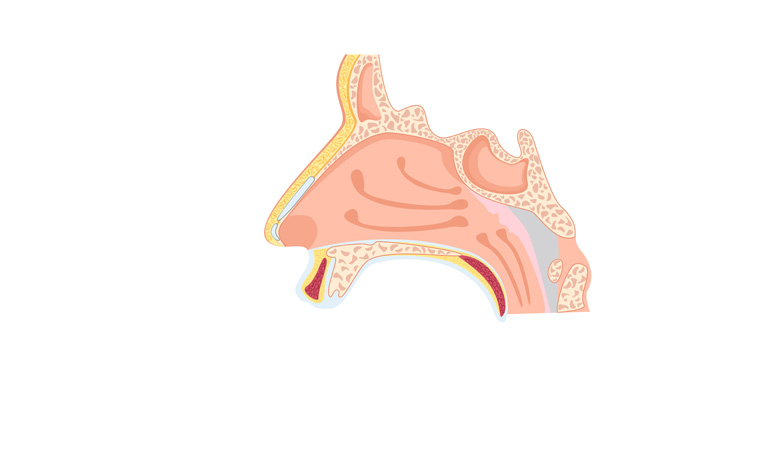
Llamamos septoplastia a la técnica quirúrgica que tiene como finalidad la corrección de lascdeformidades del tabique nasal. Se efectúa bajo anestesia general y consiste, básicamente, en la extirpación, remodelación y reposición los fragmentos de cartílago o de hueso que no se hallan en la posición correcta y que son responsables de las alteraciones en el funcionamiento nasal.
Esta intervención se realiza mediante una sola incisión que se realiza en el interior de las fosas nasales.
En ocasiones y a criterio del cirujano, puede resultar necesaria la colocación de una o varias láminas de material sintético abrazando el septo nasal, sujetas mediante una sutura, durante unos días.
Posteriormente se suele se colocar un taponamiento nasal que se mantendrá durante un tiempo variable. El taponamiento suele ocasionar molestias, tales como dolor o pesadez de cabeza, sensación de taponamiento de oídos, molestias al masticar y sequedad de garganta. Estas molestias se atenúan con tratamiento sintomático. Los taponamientos pueden tener que asociarse a antibioticoterapia oral para evitar infecciones nasosinusales.
Durante las primeras horas del taponamiento, suele drenar por la nariz un líquido sanguinolento, que se considera normal.
En raras ocasiones, se puede desplazar hacia atrás el taponamiento, por la parte posterior de la fosa nasal, hacia la garganta, provocando una sensación de molestias y náuseas, que se solucionan retirando el taponamiento y colocando otro, si es preciso. El mencionado taponamiento justifica que el paciente respire a través de la boca, por lo que pueden aparecer diversas molestias de escasa entidad en la garganta.
Después de la intervención, suele presentarse dolor en la fosa nasal, que se puede irradiar a la cara y a la cabeza. También pueden aparecer vómitos sanguinolentos con coágulos que, durante las primeras horas, se consideran normales. Estos coágulos son la manifestación de la sangre deglutida y no precisan tratamiento, deben desaparecer tras las primeras 24 h de postoperatorio.
Puede aparecer, durante los primeros días, un hematoma en la cara o en el contorno ocular.
En el período postoperatorio es recomendable la realización de lavados de la fosa nasal mediante suero fisiológico o similares soluciones, para favorecer la eliminación de costras que pueden dificultar la respiración nasal.
Mejoría de la respiración nasal causada por un problema mecánico y de los síntomas relacionados con dicha dificultad respiratoria nasal.
No se conocen procedimientos de contrastada eficacia.
Una de las complicaciones más frecuentes es la hemorragia, que se previene con el taponamiento
nasal, pero que puede aparecer a pesar del mismo. En ese caso, hay que revisar el taponamiento nasal previamente colocado. A veces requiere sustituirlo por otro que garantice algo más de presión.
Excepcionalmente, pueda ser necesaria la revisión de la zona quirúrgica bajo anestesia general y el cambio del taponamiento. Eventualmente pueda requerirse una transfusión sanguínea.
Puede aparecer una infección de la cavidad operatoria o de las cavidades que rodean la fosa nasal, tales como los senos, lo que se conoce como una rinosinusitis.
En ocasiones, puede permanecer como secuela, cefaleas de intensidad y localización variables.
En lo relativo a la fosa nasal, pueden aparecer perforaciones del tabique nasal, que son más
frecuentes en las reintervenciones del tabique. Estas perforaciones pueden producir un ruido o un silbido característico, esencialmente si son pequeñas y anteriores. Con frecuencia pueden dar lugar a una cierta tendencia a la formación de costras y a un sangrado nasal, leve pero reiterativo, a lo largo del tiempo. Todo ello precisará lavados nasales y la administración de pomadas vaselinadas para mejorar los síntomas de sequedad nasal.
Pueden formarse sinequias –bridas entre las paredes de la fosa nasal–, que pueden requerir su sección en un segundo tiempo operatorio.
Pueden aparecer también, trastornos de la olfacción.
En un porcentaje de aproximadamente un 10% es necesario realizar una reintervención por persistir obstrucción mecánica. Esto es debido a la existencia de diversas situaciones: un tabique muy deformado en la primera intervención, una mala cicatrización, un desplazamiento de los fragmentos recolocados o, por último, de un traumatismo nasal sufrido durante el postoperatorio.
Puede, también, producirse un defecto estético, esencialmente como consecuencia del hundimiento o plegamiento del dorso de la pirámide nasal. Ello puede producirse como consecuencia de un trastorno de la cicatrización, tras la intervención quirúrgica.
Pueden aparecer, además, alteraciones de la sensibilidad de la zona.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación
Se denomina turbinoplastia a la técnica quirúrgica que tiene como finalidad la disminución del tamaño de los cornetes, por lo general el cornete inferior; dicha técnica se realiza en los casos en los que los cornetes, de uno o de ambos lados, son los responsables de una obstrucción nasal.
BENEFICIOS ESPERABLES: Mejoría en la permeabilidad nasal y desaparición de los síntomas producidos por la dificultad respiratoria nasal.
PROCEDIMIENTOS ALTERNATIVOS: La reducción del tamaño de los cornetes e, incluso, el cambio en su forma, pueden ser llevados a cabo mediante otras técnicas.
Su especialista le aconsejará sobre la más conveniente para su caso concreto.
La intervención se realiza a través de los orificios nasales, por lo que no deja cicatrices externas, y se suele realizar bajo anestesia local.
Tras la cirugía se produce una reacción inflamatoria en el cornete, lo que motiva una congestión nasal que puede durar entre 5 y 10 días, al cabo de los cuales se empiezan a notar los resultados de la intervención.
Por lo general la turbinoplastia con radiofrecuencia no precisa un taponamiento nasal, posterior a la intervención quirúrgica. No obstante, en caso de aparecer una hemorragia en el postoperatorio, según el criterio del cirujano, puede ser necesaria la colocación de un taponamiento nasal, durante un corto espacio de tiempo. Ello puede suponer una serie de molestias que el cirujano le explicará, si fuera necesario
Después de la intervención, suele presentarse dolor moderado en la fosa nasal, que se puede irradiar a la cara y a la cabeza.
También puede aparecer una coloración sanguinolenta del moco que, durante las primeras horas, se considera normal.
Durante un periodo de tiempo variable, que puede prolongarse durante varias semanas, el paciente puede referir la formación de costras nasales, que debe de ir minimizando mediante lavados nasales repetidos.
En dependencia de la causa de la hipertrofia del cornete, unos años después de la intervención, éste puede volver a aumentar de tamaño, lo que requeriría el tratamiento que su médico considerara oportuno en ese momento.
En caso de NO EFECTUARSE ESTA INTERVENCIÓN cuando está indicada, el paciente continuará con insuficiencia respiratoria nasal, de forma permanente.
RIESGOS ESPECÍFICOS MÁS FRECUENTES DE ESTE PROCEDIMIENTO: Una de las complicaciones más frecuentes es la hemorragia, que se resuelve con el taponamiento nasal, pero que puede aparecer a pesar del mismo. Ello exigiría la revisión de la cavidad operatoria y, en ocasiones, el cambio del taponamiento.
Puede aparecer una infección de la cavidad operatoria o de las cavidades que rodean la fosa nasal, tales como los senos. Aparecerá entonces una rinosinusitis.
En ocasiones, puede permanecer como secuela, cefaleas de intensidad y localización variables.
Pueden formarse sinequias –bridas entre las paredes laterales de la fosa nasal y el septo nasal–, que pueden requerir su sección en un segundo tiempo operatorio.
Es posible que persista la insuficiencia respiratoria nasal o que pueda aparecer cierta sequedad nasal, eventualmente puede generarse la formación de costras, durante un periodo de tiempo relativamente largo e incluso de manera permanente. Pueden aparecer también, trastornos de la olfacción.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica.
Los quistes y fístulas son el resultado de la persistencia de restos embrionarios del cuello que, en su momento, debieron desarrollarse y convertirse en diversas estructuras, tales como huesos, ganglios, glándulas, etc., y no lo hicieron. En su evolución dan lugar a infecciones de repetición y pueden crecer y comprimir estructuras vecinas, planteándose, entonces, su tratamiento quirúrgico.
Su malignización es rara, aunque posible.
Pueden ser de tres tipos: centrales, también llamados de la línea media o tiroglosos; laterales o braquiales; y auriculares.
Habitualmente, este tipo de intervención se realiza bajo anestesia general.
Se practica una incisión en la piel del cuello donde se encuentra localizado el quiste o la fístula. Una vez localizado, se extirpa en su totalidad, siendo necesario, en ocasiones, eliminar parte de las estructuras vecinas.
Estos quistes pueden estar en relación con los grandes vasos y nervios del cuello.
Tras la intervención, sobre todo en los quuistes de la línea media, es frecuente la aparición de molestias al tragar, durante los primeros días.
El paciente llevará uno o más tubos de drenaje en el cuello, durante unos días.
El ingreso suele ser de una semana, si bien este periodo puede variar en dependencia de numerosas circunstancias.
Los puntos de sutura se suelen retirar unos 7 días después.
En algunos casos, cuando ha habido infecciones repetidas, se han drenado previamente, o cuando haya varios trayectos fistulosos, estos quistes son difíciles de extirpar, por lo que, en ocasiones, puden reproducirse.
Diagnóstico definitivo y curación del proceso.
Tratamiento médico de los episodios infecciosos.
Puede aparecer una hemorragia, que puede requerir una nueva intervención quirúrgica y una transfusión.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras,generalmente leves, en las proximidades de la zona a intervenir o en la placa –el polo negativocolocado en el muslo o la espalda del paciente.
Se puede producir un edema –inflamación– de la laringe, o la aparición del llamado «hematoma sofocante del cuello», lo que justificaría la aparición de dificultades respiratorias que puedieran requerir traqueotomía.
Pueden aparecer dificultades de la deglución.
Es posible, también, la lesión del plexo cérvico-braquial o de los nervios espinal, hipogloso y frénico, que provocarán alteraciones en los movimientos del hombro, lengua, labio y diafragma y adormecimiento de la parte inferior de la cara y de la oreja.
Cabe la posibilidad de que se produzca la infección de la herida quirúrgica, la dehiscencia –la apertura– de las suturas, la necrosis –destrucción– de determinadas porciones del cuello, y la fistulización de un líquido de aspecto lechoso, por lesión del conducto torácico.
La cicatriz puede ser antiestética o dolorosa.
Es posible que las lesiones se reproduzcan, lo que obligaría a una nueva intervención quirúrgica.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
La cirugía endoscópica nasosinusal es la técnica quirúrgica que tiene como finalidad el tratamiento de diferentes procesos en fosas nasales y senos paranasales, mediante su abordaje con ayuda de endoscopios, consiguiendo una excelente iluminación de las cavidades, un mejor control visual y un tratamiento más preciso de las lesiones nasales.
La intervención se suele realizar bajo anestesia general, si bien, eventualmente puede realizarse con anestesia local asociándola, en este último caso, a sedación y analgesia del paciente, según criterios que debe valorar el cirujano.
La técnica quirúrgica se realiza a través de los orificios de las fosas nasales por lo que no suele quedar ninguna cicatriz externa.
En el acto quirúrgico se pretende la extirpación de las lesiones y las estructuras vecinas afectas, respetando al máximo la mucosa que tapiza las cavidades ya mencionadas, e intentando conservar la mayor funcionalidad de las fosas nasales y de los senos paranasales.
Tras la intervención, se puede colocar un taponamiento nasal durante un tiempo variable, que raramente excede las 48 horas. Incluso a pesar del taponamiento, el paciente puede presentar una pequeña hemorragia, tanto a través de las fosas nasales como por la faringe, que suele ceder en unas horas.
En raras ocasiones se puede deslizar el taponamiento, por la parte posterior de la fosa nasal hacia la cavidad oral, provocando una sensación de molestia y náuseas, que se solucionan retirándolo y colocando otro, si es preciso.
Después de la intervención, puede aparecer dolor en la fosa nasal, con irradiación a la región facial y craneal.
También pueden aparecer vómitos sanguinolentos con coágulos que, durante las primeras horas, se consideran normales. Estos coágulos son la manifestación de la sangre deglutida y no precisan tratamiento. La sensación de taponamiento puede persistir en los días posteriores a la retirada del taponamiento a causa de la inflamación secundaria a la cirugía.
En el postoperatorio es muy importante la realización de lavados en ambas fosas nasales mediante suero fisiológico, para la eliminación de costras que pueden dificultar la respiración nasal.
En caso de presentarse, un tiempo después, hemorragia por la nariz o por la boca, el paciente deberá acudir al hospital para su adecuada valoración y tratamiento.
Mejoría de la ventilación nasal y de los síntomas producidos por la dificultad ventilatoria, tales como la disminución de la capacidad olfativa del paciente, la sensación de sequedad faríngea, las cefaleas, etc…
La cirugía endoscópica tiene como estricto objetivo la extirpación de los pólipos nasales y sinusales, mejorando la ventilación nasal y los síntomas relacionados con la disminución de la permeabilidad nasosinusal, pero pudiendo persistir, tras la intervención, otros síntomas, tales como la mucosidad, los estornudos, etc., que están producidos por la enfermedad de base del paciente y que frecuentemente afecta a toda la vía respiratoria –nariz, garganta, bronquios, etc.- y es la responsable de la poliposis. Por ello, se requerirán otros tratamientos complementarios durante un tiempo variable, para controlar estos síntomas.
No se conocen otros métodos de eficacia demostrada, cuando el tratamiento médico ya no es efectivo.
La hemorragia endonasal, que se previene con el taponamiento nasal, pero que puede aparecer a pesar del mismo. En caso de persistir la hemorragia, deberá efectuarse una revisión de la cavidad quirúrgica con la finalidad de localizar y controlar el punto sangrante o colocar un nuevo taponamiento; todo ello puede hacer necesaria una nueva anestesia general. Si la hemorragia ha sido importante ha sido importante puede ser necesaria una transfusión sanguínea.
Excepcionalmente, puede producirse una hemorragia por afectación de algún vaso que drena la sangre hacia el interior de la órbita del ojo. Ello produciría un aumento de la presión en el interior de la misma y la aparición de graves consecuencias para el propio ojo, por lo que, dicha complicación, requiere una intervención quirúrgica urgente para descomprimir el ojo y evitar la ceguera. Esta manobra quirúrgica se puede realizar a través de la nariz pero, en algunas ocasiones, debe realizarse a través de una incisión realizada en la piel del ángulo interno del ojo.
Hay ocasiones en las que, en el cuerso de la intervención quirúrgica, pueda afectarse la musculatura ocular. Ello puede producir una sensación de visión doble, temporal o permanente.
Por otra parte, si se lesiona el nervio óptico, puede aparecer una ceguera del ojo afectado que se manifestaría, ya, en el postoperatorio inmediato.
Si durante la intervención es necesario penetrar en la órbita pueden producirse infecciones del contenido orbitario que deberán ser tratadas con antibióticos.
Pueden aparecer fístulas o fugas del líquido que circunda al cerebro dentro de la cavidad craneal – el llamado líquido cefalorraquídeo- hacia el interior de la fosa nasal; ello se debe a la presencia de una comunicación entre la cavidad craneal y la fosa nasal creada por el mismo tumor o producida durante su extirpación. Su reparación es quirúrgica y se realiza preferentemente desde el interior de la fosa nasal bajo control endoscópico. El material que se utiliza para cerrarla puede obtenerse de diversas partes del cuerpo, como por ejemplo cartílago del tabique, cartílago del pabellón auricular, grasa abdominal, etc.
También puede producirse la infección de la cavidad quirúrgica y de los senos paranasales. Esta infección podría, incluso, extenderse a la cavidad craneal u orbitaria.
Habitualmente estas infecciones evolucionan bien mediante la administración de un antibiótico, pero en el caso que se produzca un absceso, se realizará un drenaje quirúrgico.
Puede aparecer cefalea en los primeros día postoperatorios pero raramente persiste a largo plazo.
En la fosa nasal pueden aparecer perforaciones del tabique, sinequias, es decir cicatrices anómalas entre las paredes de las fosas nasales, pérdida parcial o total del olfato, sensación de sequedad, formación de costras y mucosidades espesas, que precisarán de lavados nasales y curas tópicas.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con elmáximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
Las tumoraciones benignas del conducto auditivo pueden tener una naturaleza muy variable: pueden ser óseas, fibrosas, etc. Son pequeños crecimientos de las paredes que forman el propio conducto auditivo. En la mayor parte de las ocasiones, no producen ninguna sintomatología. No obstante, si los mencionados crecimientos son voluminosos o numerosos, el conducto auditivo puede ocluirse total o parcialmente, lo que afectaría al drenaje del cerumen, pudiendo ocasionar la formación frecuente de tapones de cera e infecciones. La existencia de estas tumoraciones benignas podría, incluso, afectar el normal movimiento del tímpano, con lo que aparecería una sordera, ruido en el
oído, y sensación de resonancia de la propia voz. En estos casos, el especialista aconseja su extirpación.
Esta intervención puede realizarse bajo anestesia local y la sedación y analgesia del paciente, o bajo anestesia general. La operación consiste en la extirpación de dichas excrecencias mediante diversas técnicas, en dependencia de su naturaleza. Así, puede ser necesaria la extirpación mediante láser, el limado de las mismas, etc. Tras la extirpación es necesaria la reconstrucción del conducto auditivo.
Cabe la posibilidad de que el cirujano tenga que utilizar materiales como Tissucol® -un pegamento biológico-; Spongostan®, Gelfoam®, Gelita®, Gelfilm® o Surgicel® -esponjas sintéticas y reabsorbibles que se utilizan en la coagulación y la estabilización de las diferentes porciones del oído-; u otros materiales sintéticos.
La permanencia en el hospital, después de la operación, varía generalmente entre unas horas y varios días, en dependencia de la evolución de cada caso.
Tras la operación, podría ser normal que se notara una pequeña alteración en el sabor de algunos alimentos que, habitualmente, se recupera poco tiempo después.
En el inmediato período postoperatorio el paciente debe de evitarla penetración de agua a nivel del oído intervenido.
Si el tímpano ha sido interesado por la intervención, no debe viajar en avión durante, al menos, tres semanas. Si se suena la nariz, debe hacerlo con precaución y primero de un lado y luego del otro. Si el paciente estornuda, debe de hacerlo con la boca abierta y sin taparse la nariz.
Su médico le aconsejará la conducta a seguir según su caso.
Por lo general, muy pocos días después de la cirugía el paciente podrá reiniciar su actividad laboral normal.
La extirpación de los tumores benignos del conducto devuelve al mismo sus dimensiones y forma normales, verificándose el drenaje del cerumen de manera normal.
No obstante, la existencia de estos tumores no es la única causa de formación de tapones de cera, por lo que, incluso extirpados, podrían continuar formándose los mencionados tapones.
Además, extirpados los tumores benignos del conducto, se suele recuperar la audición perdida como consecuencia de los mismas, y mejorar los ruidos y la sensación de resonancia, si bien podrían persistir si estuvieran producidos por otras razones.
No existe un procedimiento alternativo de eficacia contrastada
Cabe la posibilidad de que, como consecuencia de la incisión o de la manipulación de la piel del conducto o del tímpano, se produzca una perforación timpánica o una infección del oído.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras, generalmente leves, en las proximidades de la zona a intervenir o en la placa –el polo negativocolocado en el muslo o la espalda del paciente.
Puede que aparezcan mareos que pueden prolongarse durante unos días e, incluso, quedar como secuela.
Es posible, también, que no se recupere la audición, si había disminuido e, incluso, que empeore la misma hasta el extremo de perderse completamente.
Pueden quedar, como secuela, acúfenos -ruidos en el oído- que pueden ser intensos.
En el interior del oído se encuentra el nervio facial, que es el nervio que moviliza los músculos de la cara. Su lesión accidental afectaría a la motilidad de la cara produciendo una parálisis facial, aunque, en esta técnica, es extremadamente rara.
Podría aparecer, también, una pequeña hemorragia.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
La miringotomía, con o sin colocación de drenajes transtimpánicos, tiene por objeto airear el oído medio y, en ocasiones, extraer la secreción que pueda existir en él. Para ello se realiza, bajo visión microscópica, una pequeña incisión en el tímpano, a través de la cual se aspirará el posible contenido del oído medio. En ocasiones, se coloca un pequeño tubo de drenaje en la incisión timpánica, para evitar que éste se cierre, permaneciendo, en ese lugar, un tiempo variable que suele oscilar entre seis meses y un año.
La intervención puede realizarse bajo anestesia general o local, dependiendo de la colaboración del paciente.
Tras la intervención, pueden aparecer ligeras molestias en el oído, así como el drenaje de secreciones de aspecto mucoso o sanguinolento.
El paciente permanece unas horas en el hospital y los controles se realizan de forma ambulatoria en las consultas externas.
Aún cuando existan otras opiniones, como norma general, mientras lleve colocado el tubo de drenaje deberá evitar que penetre agua en el oído, para evitar la aparición de infecciones.
Mejoría de la audición y evitación de otro tipo de procesos inflamatorios del oído.
Si bien la llamada otitis serosa tiene un tratamiento médico, ante el fracaso del mismo, no se conocen procedimientos de contrastada eficacia.
No obstante, otro tipo de intervenciones quirúrgicas, tales como la adenoidectomía o la amigdalectomía pueden estar indicadas de forma complementaria o alternativa.
En el caso de las otitis de repetición, existen diversos tratamientos médicos o quirúrgicos, tales como las ya señaladas adenoidectomía y amigdalectomía.
En el caso de otras situaciones que requieran la ventilación del oído medio, como quiera que puedan ser muy diferentes y complejas, deberá de dejarse aconsejar por el criterio de su médico.
En general son poco frecuentes y, entre ellos, figura una pequeña hemorragia, la infección del oído con dolor y supuración, el rechazo y expulsión del drenaje y la aparición de una perforación residual con agravación de la hipoacusia.
Excepcionalmente, el paciente puede sufrir la pérdida absoluta de la audición o cofosis, acúfenos – ruidos en el oído-, vértigos, la llamada disgeusia -alteraciones de la sensación gustativa- y una parálisis facial -es decir, de los músculos que mueven la cara- que suele ser debida a la anestesia local, por lo que suele ser transitoria.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.

La laringoscopia directa es una forma de exploración de la laringe en la que, ésta, se valora de unamanera directa, mediante la introducción, a través de la boca, de un tubo metálico que se dirigehacia la propia laringe, bajo control microscópico.
Se trata de un procedimiento diagnóstico en el que se puede, incluso, realizar una toma de biopsia de las zonas que se consideren oportunas, o de un procedimiento terapéutico para el tratamiento de diferentes enfermedades de la laringe, tales como pólipos, nódulos, o tumores de cuerdas vocales, etc. En este último caso, la técnica quirúrgica se denomina microcirugía laríngea. En esta técnica, cabe la posibilidad de que el cirujano decida la utilización del láser de CO2.
Se efectúa bajo anestesia general.
Tras la intervención, y si se han extirpado determinadas lesiones de las cuerdas vocales, se recomienda el reposo absoluto de voz durante los primeros días.
Asimismo, pueden aparecer ligeras molestias al tragar que desaparecen rápidamente. En condiciones normales, el paciente permanecerá ingresado en el hospital unas horas, si la técnica se realiza mediante cirugía sin ingreso, o hasta el día siguiente.
En determinados casos, esta técnica no puede realizarse, por la especial configuración anatómica de la laringe o la falta de flexibilidad del cuello del paciente.
Diagnóstico y tratamiento de las diferentes enfermedades de la laringe, objeto de esta técnica.
Podría, en algunos casos, tomarse biopsia mediante la llamada fibroendoscopia, pero los resultados, en general, son menos fiables.
Puede quedar, como secuela, una disfonía –es decir, alteraciones de la voz–.
Es posible que, durante unos días, el paciente sufra una disfagia o una odinofagia -dificultades y dolor al tragar-.
Puede aparecer alguna alteración en la movilidad o en la sensibilidad lingual por estiramiento o compresión de los nervios de la lengua.
Es posible que se produzcan estenosis laríngeas o sinequias -bridas que pueden aparecer entre las dos cuerdas vocales-.
Puede producirse fractura y/o movilización anormal o incluso pérdida de piezas dentarias y heridas en labios y boca, trismus -dificultad para abrir la boca-, lesión mandibular o de la articulación de la mandíbula.
Puede sufrirse, durante unos días, dolor cervical.
Pueden aparecer hemoptisis o hematemesis -emisión de sangre por la boca procedente del aparato respiratorio o digestivo-; y, excepcionalmente, disnea -sensación de falta de aire- que, incluso, puede requerir la realización de una intubación o una traqueotomía -apertura de la tráquea a nivel del cuello-.
Si se ha utilizado el láser de CO2, cabe la posibilidad de que se produzcan quemaduras en cara o boca e, incluso, la explosión de los gases anestésicos.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
a estapedectomía y la estapedotomía son las técnicas quirúrgicas utilizadas, generalmente, para tratar la llamada otosclerosis u otospongiosis. Esta enfermedad se produce como consecuencia de la fijación, y consecuente inmovilización, de uno de los huesecillos del oído -el estribo-, por lo que éste deja de transmitir el sonido originandose así una sordera que, en ocasiones, se acompaña de ruidos –zumbidos– y vértigos.
Estas intervenciones consisten en, mediante visión microscópica, acceder al citado huesecillo, generalmente a través del conducto auditivo, extraerlo, total o parcialmente, y sustituirlo por una pequeña prótesis que posea la movilidad necesaria para transmitir de nuevo el sonido, recuperando así la audición. En ocasiones, esta prótesis se debe apoyar en una pequeña membrana, un injerto, que se obtiene, generalmente, del trago -pequeño cartílago situado delante del conducto auditivo externo- o de una vena del brazo o la mano.
La anestesia empleada, en esta intervención, puede ser local o general.
Cabe la posibilidad de que el cirujano tenga que utilizar materiales como Tissucol® -un pegamento biológico-; Spongostan®, Gelfoam®, Gelita®, Gelfilm® o Surgicel® -esponjas sintéticas y reabsorbibles que se utilizan en la coagulación y la estabilización de las diferentes porciones del oído-; prótesis que puedan sustituir a los huesecillos del oído de diverso diseño y distintos materiales; y otras sustancias como meninges artificiales, hueso liofilizado u otros materiales sintéticos.
La permanencia en el hospital después de la operación varía, generalmente, entre unas horas y diversos días, en dependencia de la evolución de los mareos que aparecen, frecuentemente, tras la intervención y cuya duración varían mucho de una persona a otra.
Tras la operación es normal que se note una pequeña alteración en el sabor de algunos alimentos que, normalmente, se recupera poco tiempo después.
En el inmediato período postoperatorio el paciente debe de evitar la penetración de agua a nivel del oído operado, no debe viajar en avión durante, al menos, tres semanas. Si se suena la nariz, debe hacerlo con precaución y primero de un lado y luego del otro. Si el paciente estornuda, debe de hacerlo con la boca abierta y sin taparse la nariz.
Por lo general, entre 10 y 20 días después de la cirugía el paciente podrá reiniciar su actividad laboral normal.
Recuperación de la audición en dependencia de la afectación del oído interno. Esta recuperación se produce en más del 95% de los pacientes. La cirugía no asegura la desaparición de los ruidos -zumbidos- en el oído afecto, ni de los mareos, aunque también pueden desaparecer tras la misma.
El tratamiento médico se muestra ineficaz para la recuperación de la audición. La colocación de una audioprótesis puede mejorar la audición del paciente. Los ruidos y los mareos pueden mejorar mediante diversos tratamientos médicos que obtienen resultados muy variables
Cabe la posibilidad de que, como consecuencia de la incisión o de la manipulación del tímpano, se produzca una perforación timpánica o una infección del oído.
Ya hemos indicado la posibilidad de que aparezcan mareos que puedan prolongarse más allá de lo normal e, incluso, quedar como secuela. Es posible, también, que no se recupere la audición e, incluso, excepcionalmente, que empeore la misma hasta el extremo de perderse completamente.
Como quiera que se ha utilizado una pequeña prótesis para restablecer la audición, la movilización accidental o espontánea de la misma puede suponer la pérdida de la audición, aun mucho tiempo después de haberse realizado la intervención quirúrgica. Ello exigiría una reintervención para la correcta recolocación de la misma.
Pueden quedar, como secuela, acúfenos -ruidos en el oído- que pueden ser intensos.
En el interior del oído se encuentra el nervio facial, que es el nervio que moviliza los músculos de la cara. Su lesión accidental afectaría a la motilidad de la cara produciendo una parálisis facial, aunque es extremadamente rara.
En la proximidad del oído se encuentra el seno lateral y el golfo de la vena yugular. Si su posición anatómica no es la normal, podrían llegar a lesionarse, lo que originaría una hemorragia que podría imposibilitar la intervención.
En un porcentaje muy bajo de los casos, es posible que, al abrir el oído interno, se produzca una fístula tan abundante del llamado líquido perilinfático, que el cirujano deba de realizar la intervención quirúrgica de tal forma que se asegure de que no queda una fístula permanente del mencionado líquido. Ello conlleva un pronóstico funcional peor en la recuperación de la audición.
En la mayor parte de los casos, la apertura del oído interno –lo que hemos llamado estapedectomía o estapedotomía- se suele realizar con facilidad. No obstante, excepcionalmente, cabe la posibilidad de que esa zona del oído esté más osificada de lo esperable –la llamada forma obliterante- por lo que el cirujano pueda requerir la utilización de diminutos trépanos para realizar su labor. Ello suele aumentar el riesgo de lesión de la porción más profunda del oído y, en consecuencia, un peor pronóstico funcional.
Por lo general, la intervención se realiza por dentro del conducto del oído, pero en algunos casos de conducto muy estrecho, éste deba de ampliarse o, incluso, utilizar otra vía de acceso al oído.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
El colesteatoma es una forma de infección crónica del oído medio que se caracteriza por la
aparición de un pseudotumor -un falso tumor- que es, en realidad, una bolsa formada por un tejido epitelial invasivo: un tejido «parecido a la piel», que crece invadiendo las cavidades del oído.
Las técnicas quirúrgicas habitualmente utilizadas reciben la denominación genérica de timpanoplastias.
Existen diferentes tipos de timpanoplastias. En el caso concreto del colesteatoma, en algunos casos, la timpanoplastia tiene como objetivo la limpieza de las cavidades del oído que hayan podido ser comprometidas por esta enfermedad, y la reconstrucción, si es posible, de la cadena de huesecillos y de la membrana timpánica.
En otros casos es necesario eliminar completamente el hueso que rodea al oído medio dejando una amplia cavidad a la que se accede a través del orificio auricular. Aún en este último caso, cabe la posibilidad de intentar una reconstrucción de la membrana timpánica y de la cadena de huesecillos.
En el caso del colesteatoma, incluso cuando la técnica quirúrgica haya sido irreprochable, éste tiende a reproducirse en un 30% de los casos, lo que obliga a revisiones repetidas del oído tratado.
La intervención, llevada a cabo bajo anestesia general, se puede realizar a través del conducto, ampliando éste mediante una incisión que se inicia en el mismo y continúa hacia arriba, con una longitud de 2-4 cms., o -lo que es más frecuente- por detrás de la oreja.
Cabe la posibilidad de que el cirujano tenga que utilizar materiales como Tissucol® -un pegamento biológico-; Spongostan®, Gelfoam®, Gelita®, Gelfilm® o Surgicel® -esponjas sintéticas y reabsorbibles que se utilizan en la coagulación y la estabilización de las diferentes porciones del oído-; prótesis que puedan sustituir a los huesecillos del oído de diverso diseño y distintos materiales; y otras sustancias como meninges artificiales, hueso liofilizado u otros materiales sintéticos.
Tras la intervención, se coloca un taponamiento en el conducto y un vendaje en la cabeza si la vía de abordaje ha sido retroauricular. En este último caso, la incisión se cierra mediante unos puntos de sutura que se retirarán entre los 5 y los 7 días.
En las primeras horas tras la intervención, pueden aparecer ligeras molestias en el oído, mareo, sensación de adormecimiento en la cara por la anestesia, o una pequeña hemorragia que manche, el taponamiento del conducto auditivo o el vendaje, de sangre.
El paciente permanecerá en el hospital desde unas horas hasta 5 ó 6 días, dependiendo de su situación postoperatoria. Posteriormente, será controlado en las consultas externas del Servicio.
Control del colesteatoma, de las complicaciones de origen infeccioso y, en lo posible, mejoría de la audición.
En el caso del colesteatoma sólo la cirugía puede ser curativa
En general son poco frecuentes. Es posible que las estructuras del oído no hayan podido ser reconstruidas en su totalidad, por lo que, en ese caso, no podría penetrar agua en el interior del oído.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras generalmente leves, en las proximidades de la zona a intervenir o en la placa -el polo negativocolocado en el muslo o la espalda del paciente.
Es posible, también, que persista, de una manera transitoria o definitiva, un cierto adormecimiento de alguna zona próxima al pabellón auricular.
Cabe, también, la posibilidad de que se agrave la pérdida de la audición y, excepcionalmente, de que, ésta, se pierda completa e irreversiblemente.
Pueden aparecer acúfenos -ruidos en el oído- que pueden quedar como secuela definitiva; vértigos, de duración variable; disgeusia -alteraciones en la sensación gustativa-; y parálisis facial -parálisis del nervio de los músculos de la mitad de la cara-.
En algunos casos, se puede producir una fístula de líquido cefalorraquídeo, que es el líquido que rodea al cerebro, por lo que dicho líquido se exterioriza a nivel del oído. Ello supone que el espacio cerebral ha quedado comunicado con el exterior. Esta situación requiere un tratamiento específico, generalmente quirúrgico.
Es posible que aparezcan infecciones, tanto a nivel del oído, como a nivel cerebral, tales como meningitis o abscesos cerebrales. En el caso del oído, cabe la posibilidad de que, tras la intervención y a lo largo del tiempo, se produzca, una supuración que requiera diferentes tratamientos médicos.
En la zona inmediata a la intervención quirúrgica existe una gruesa vena denominada seno venoso lateral. Si bien es infrecuente, cabe la posibilidad de que pueda lesionarse o infectarse en relación con la intervención quirúrgica. Excepcionalmente podría verse comprometida la llamada arteria carótida.
En casos excepcionales, puede producirse una hernia de las meninges -membranas de la cavidad craneal- en el oído intervenido.
Pueden aparecer alteraciones estéticas o dolorosas a nivel del pabellón auricular y, como ya hemos señalado, la reaparición del colesteatoma.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas.
La amigdalectomía es la intervención quirúrgica en la que se extirpan las amígdalas, situadas a ambos lados del paladar. La operación se suele efectuar bajo anestesia general y a través de la boca.
No obstante, algunos especialistas, pueden efectuarla con anestesia local.
Tras la intervención, aparecen molestias dolorosas en el momento de tragar, que suelen ser intensas y prolongarse a lo largo de diez o quince días, irradiándose hacia los oídos, debiendo, por ello, administrarse calmantes.
Puede notarse, durante las primeras horas, la saliva teñida de sangre o, incluso, aparecer vómitos de sangre oscura, ya digerida, y que están en relación con la sangre deglutida durante la intervención.
También pueden ser normales las heces oscuras, en los días inmediatos, por el mismo motivo.
Durante los primeros días puede percibirse mal aliento.
Al abrir la boca y examinar la garganta pueden verse sendas zonas grisáceas o blanquecinas en el lugar que ocupaban las amígdalas. Ello es normal y corresponde al proceso de cicatrización de la zona.
Al principio, la alimentación consistirá sólo en líquidos y, posteriormente, alimentación blanda hasta completarse la cicatrización.
La duración del ingreso hospitalario es variable, dependiendo de numerosas circunstancias. En ocasiones, la estancia en el hospital es muy breve.
Prevenir la aparición de infecciones frecuentes de las amígdalas, así como sus complicaciones, ya citadas. La intervención puede mejorar las alteraciones de la alimentación y la respiración, así como el ronquido y sus complicaciones, en especial el síndrome de apnea del sueño.
Ante el fracaso del tratamiento médico, el tratamiento quirúrgico es el único de contrastada eficacia.
Cabe la posibilidad de que persista una pequeña cantidad de amígdalas en uno o ambos lados del paladar.
También es posible que se produzca una hemorragia de cierta intensidad durante el período posterior a la intervención; si esta hemorragia postoperatoria fuera muy intensa podría aparecer una anemia e incluso un «shock» -llamado hipovolémico, por la pérdida del volumen de sangre-. Por ello, la hemorragia casi siempre obliga a una nueva intervención para su control y, si fuera preciso, transfusión de hemoderivados. Este riesgo puede ocurrir aunque las pruebas de coagulación del estudio preoperatorio sean normales. La frecuencia de la hemorragia aumenta con la administración de aspirina o derivados del ácido acetil salicílico y el ibuprofeno, en los 10 días previos y posteriores a la intervención.
Cabe la posibilidad de que, accidentalmente, la sangre que procede de la herida operatoria pueda pasar hacia las vías respiratorias: a esta posibilidad se la conoce como hemoaspiración y puede llegar a obstruir las vías aéreas produciendo incluso una parada cardiorrespiratoria.
No es frecuente que esta herida se infecte, pero podría aparecer una pequeña infección o, incluso, si el estado general del paciente está debilitado, una septicemia, es decir, la propagación de la infección a través de la sangre del paciente.
Con frecuencia, durante el acto quirúrgico, el cirujano utiliza el llamado bisturí eléctrico. Con él realiza incisiones o cauteriza pequeños vasos que están sangrando. Si bien se tiene un esmerado cuidado con este tipo de instrumental, cabe la posibilidad de que se produzcan quemaduras, generalmente leves en las proximidades de la zona a intervenir o en la placa -polo negativo colocado en el muslo o la espalda del paciente.
Además hay que considerar, entre las complicaciones, la posibilidad de que se produzca una edentación -pérdida de alguna pieza dentaria- de manera accidental, la fisura del paladar, la aparición
de una voz nasalizada que llamamos rinolalia, y la insuficiencia del velo del paladar para ocluir las fosas nasales en su parte posterior durante la deglución, lo que determinaría la aparición de los líquidos o los sólidos ingeridos, a nivel de las fosas nasales. En ocasiones tras la intervención se observa un cambio del tono de la voz. En algunos casos, puede aparecer una tos persistente a lo largo de unos días, y una tortícolis, generalmente pasajera.
No hay que ignorar, además de todo ello, las complicaciones propias de toda intervención quirúrgica, y las relacionadas con la anestesia general: a pesar de que se le ha realizado un completo estudio preoperatorio, y de que todas las maniobras quirúrgicas y anestésicas se realizan con el máximo cuidado, se ha descrito un caso de muerte por cada 15.000 intervenciones quirúrgicas realizadas bajo anestesia general, como consecuencia de la misma. En general, este riesgo anestésico aumenta en relación con la edad, con la existencia de otras enfermedades, y con la gravedad de las mismas